Tabla de contenido
Cuando te duele la cabeza y te tomas una pastilla, puede parecer que se obró la magia. Pero tras esa “capsulita de colores” existe una coreografía bioquímica realmente fascinante: estamos hablando de cómo funcionan los medicamentos, es decir, de la farmacología.
Cuando ingieres una pastilla, no es un soldado que “sabe” exactamente dónde está el dolor; más bien es un mensajero químico que entra en un complejo sistema de correos que es tu cuerpo. Ese viaje —desde que entra hasta que desaparece el efecto— se divide en dos grandes fases: la farmacocinética (lo que tu cuerpo le hace al fármaco) y la farmacodinamia (lo que el fármaco le hace a tu cuerpo). Así que no, no es magia, es ciencia fina diseñada para intervenir en procesos que ya ocurren en ti.
Farmacocinética: el camino del fármaco
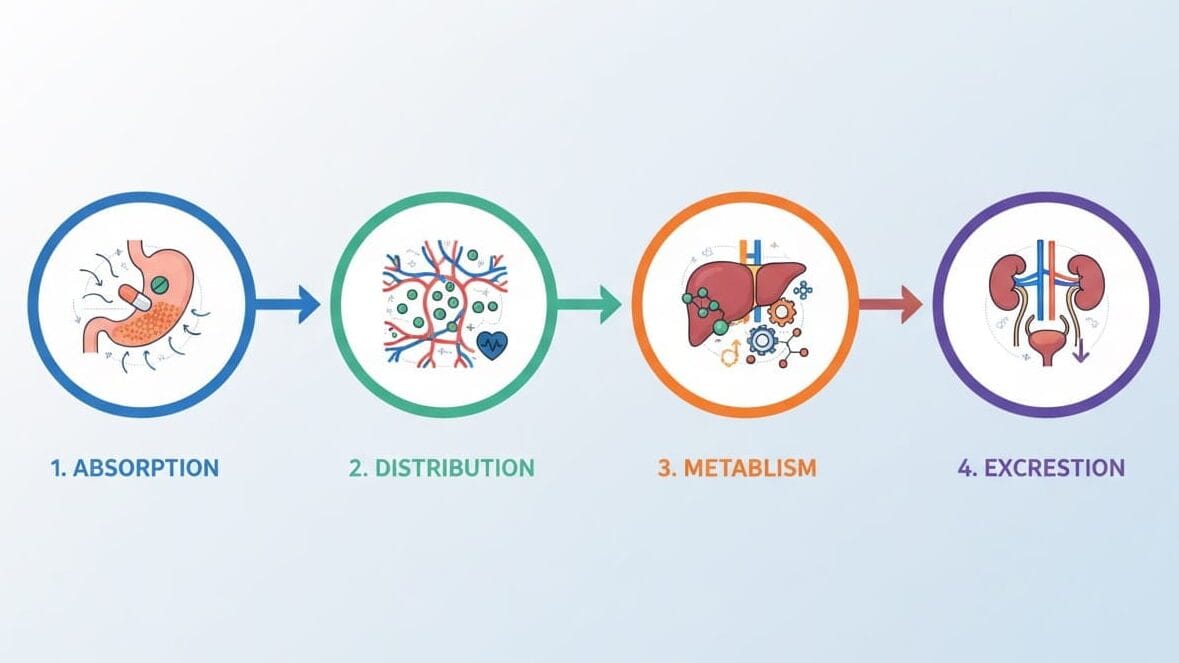
Esta parte es el “viaje” del medicamento por nuestro cuerpo. Se suele resumir con el acrónimo ADME: Absorción, Distribución, Metabolismo y Eliminación (excreción).
- Absorción: el medicamento entra al torrente sanguíneo desde el lugar donde fue administrado. Por ejemplo, una pastilla se disuelve en el intestino.
- Distribución: una vez en la sangre, se reparte por tejidos, órganos y líquidos corporales. Algunas moléculas llegan al cerebro si pueden cruzar la barrera hematoencefálica.
- Metabolismo: muchas drogas se transforman en metabolitos (normalmente en el hígado) para hacerlas más fáciles de eliminar.
- Excreción (eliminación): finalmente, los residuos se eliminan por riñones, bilis u otros mecanismos.
Entender ADME es clave para saber por qué “una pastilla tarda en hacer efecto” o “por qué necesita determinada dosis”.
Farmacodinámica: el “qué hace” del medicamento
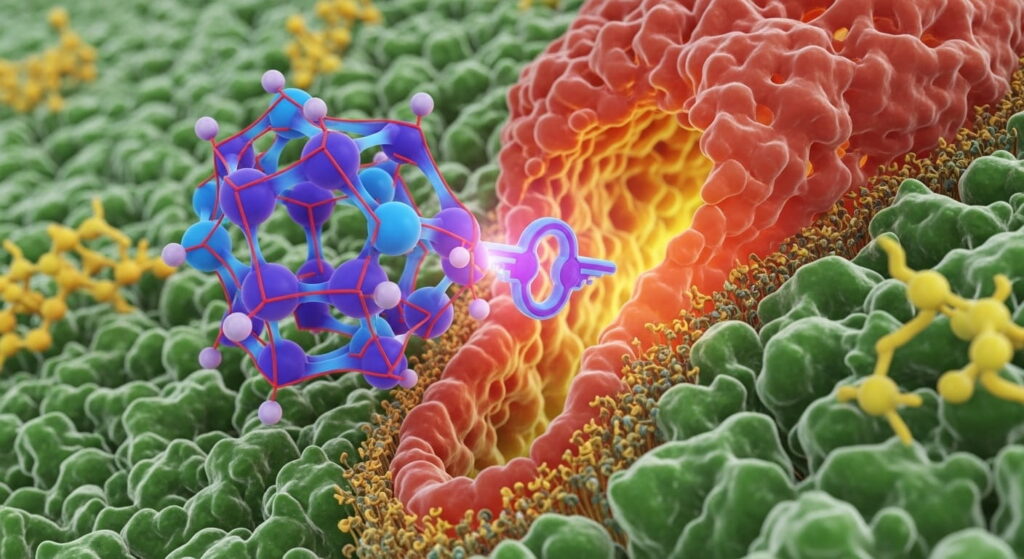
Ahora llegamos a la parte más intrigante: cuando el medicamento actúa. ¿Cómo? En buena parte, mediante la interacción con receptores, enzimas, canales iónicos, o transportadores en células del cuerpo.
Una analogía útil: imagina que en la célula hay una cerradura (receptor), y un neurotransmisor natural es la llave. El medicamento puede ser otra llave —o un tapón que impide que la llave entre—, o puede activar la cerradura de modo diferente.
Ejemplos de acciones:
- Un agonista se comporta como la llave original y “abre” el receptor.
- Un antagonista entra en la cerradura pero no la activa, bloqueando la llave natural.
- El medicamento puede también inhibir una enzima o bloquear un canal iónico para reducir una función excesiva.
En resumen: el medicamento cambia la actividad biológica para producir el efecto deseado (y a veces, efectos no deseados).
Orden lógico: desde la toma hasta el efecto
Veamos cómo todo esto se conjuga en el caso real de tomar un medicamento por vía oral:
- Ingerimos la pastilla → llega al estómago y luego al intestino donde se disuelve.
- Desde el intestino la molécula cruza a la sangre (absorción), se distribuye por el cuerpo.
- Llega al tejido/órgano que contiene el blanco molecular (receptor o enzima) y ahí actúa (farmacodinámica).
- Tras ejercer su efecto, la molécula es metabolizada (cambiada químicamente) y finalmente eliminada (excreción).
Durante el proceso pueden existir “primer paso hepático” (parte de la sustancia se metaboliza en el hígado antes de llegar a la circulación sistémica) y variaciones individuales (edad, genética, otras medicinas).
Este recorrido explica por qué dos personas pueden responder distinto al mismo medicamento: diferencias en absorción, distribución, metabolismo o sensibilidad molecular.

Factores que influyen en la respuesta del medicamento
La ciencia de por qué un medicamento “funciona” más o menos en alguien y produce más o menos efectos secundarios es fascinante. Algunos factores clave:
- Genética: variaciones en enzimas del hígado, receptores o transportadores pueden alterar la eficacia o toxicidad.
- Estado físico del paciente: edad, función renal/hepática, embarazo, enfermedades concomitantes.
- Interacciones medicamentosas: otro fármaco puede acelerar o frenar metabolismo, cambiar la absorción, etc.
- Ruta de administración: una inyección intravenosa actúa más rápido que una pastilla oral (evita absorción intestinal).
- Afinidad del medicamento por su blanco molecular: qué tan bien “encaja” y qué efecto produce.
Comprender estos factores ayuda a optimizar tratamientos, reducir efectos adversos y avanzar hacia la medicina personalizada.
¿Por qué es importante saber cómo funcionan los medicamentos?
Saber cómo funcionan los medicamentos no es solo para estudiantes de farmacia: como usuario, ayuda a entender por qué se toma cierta dosis, por qué debe respetarse horario o antes/después de comer, o por qué cambiar de medicamento si algo no funciona.
También posibilita una visión crítica: no todo medicamento funciona igual en todos los casos, a veces el camino desde la molécula hasta el resultado descrito es tortuoso. La investigación farmacológica sigue explorando nuevos blancos, mejores perfiles de seguridad y tratamientos más precisos.
Y como entusiasta de la tecnología puedes ver paralelos: los medicamentos son softwares (la molécula), los cuerpos son hardware con múltiples variables y los “bugs” (efectos secundarios) o “update” (metabolismo) están siempre latentes. Entender esta analogía puede ayudarte como puente hacia temas complejos en biotecnología o farmacogenómica.
Fuentes:
- Introducción a la farmacodinámica – Manual MSD (Versión para profesionales)
- Antibióticos – MedlinePlus
- “What Is Pharmacology?” – National Institute of General Medical Sciences